Когда каждый шаг дается с болью, а ноги быстро устают, виновником может быть не возраст, а заболевание периферических артерий — малоизвестное, но чрезвычайно распространенное расстройство, которое поражает миллионы людей. В частности, по данным NCBI по состоянию на 2015 год более 236 миллионов человек в мире живут с заболеванием, которое часто остается незамеченным до появления серьезных симптомов.
Для сохранения здоровья сосудов важно заботиться о них, своевременно проходить обследования и проходить соответствующее лечение. В этой статье подробно рассмотрим, кто входит в группу риска, как диагностируют заболевание периферических артерий и какие методы лечения помогают облегчить жизнь пациентов.
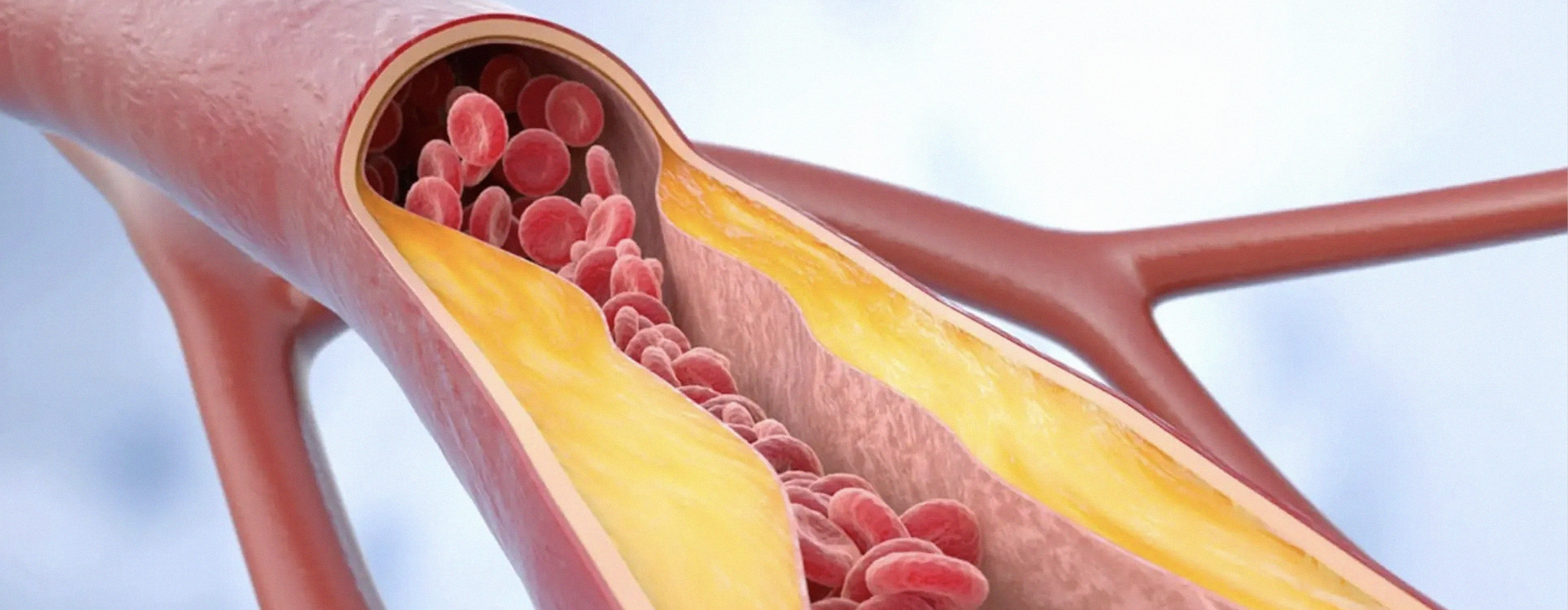
Заболевание периферических артерий чаще всего является общим проявлением такой болезни, как атеросклероз, и проявляется ограничением или блокировкой кровотока по этим сосудам. Это хронический процесс, во время которого на стенках артерий накапливаются жировые бляшки. Они постепенно сужают просвет сосуда: при частичном сужении говорят о стенозе, а при полной закупорке — об окклюзии.
В здоровых артериях внутренние стенки гладкие, что позволяет крови свободно течь. Но из-за атеросклероза нарушается нормальный кровоток и возрастает частота серьезных осложнений. Люди с поражением периферических артерий имеют повышенный риск инфаркта или инсульта, ведь атеросклеротические процессы часто затрагивают не только сосуды ног, но и артерии сердца или мозга.
Кто находится в зоне риска развития заболеваний периферических артерий?
Некоторые факторы значительно повышают риск развития атеросклероза периферических артерий. Стоит обращать особое внимание на свое здоровье, если у вас есть такие факторы:
- Курение. Это один из главных факторов, ускоряющих образование бляшек в сосудах.
- Сахарный диабет. Повышенный уровень сахара в крови повреждает сосуды и ускоряет развитие атеросклероза.
- Повышенное артериальное давление (гипертония). Создает дополнительную нагрузку на стенки артерий.
- Высокий уровень холестерина. Способствует образованию жировых бляшек на стенках сосудов.
- Возраст старше 50 лет. С возрастом риск значительно возрастает.
- Сердечно-сосудистые заболевания. Ишемическая болезнь сердца или перенесенный инфаркт свидетельствуют об общем атеросклеротическом процессе в сосудах.
- Ожирение. Избыточный вес часто сочетается с другими факторами риска.
- Малоподвижный образ жизни. Низкая физическая активность ухудшает состояние сосудов.
- Семейная история атеросклероза или сердечно-сосудистых заболеваний. Генетическая предрасположенность может повышать риск.
Если вы узнали себя хотя бы в нескольких пунктах — это не повод для паники, а повод обратиться к врачу и пройти обследование. Регулярные осмотры и небольшие изменения в привычках могут существенно снизить риск и помогут вашим сосудам оставаться здоровыми.
Симптомы атеросклероза периферических артерий
Распознать заболевание на начальных стадиях помогут следующие симптомы:
- Боль, судороги или тяжесть в ногах при ходьбе (особенно в икрах) — так называемая «перемежающаяся хромота».
- Онемение или покалывание в конечностях.
- Холодные или бледные ноги, плохое заживление ран на стопах.
- Слабость или быстрая утомляемость при физической нагрузке.
- В тяжелых случаях — язвы или изменения цвета кожи на ногах.
Если вы заметили такие признаки — важно обратиться к врачу как можно раньше.
К какому врачу обращаться?
Если вы заметили симптомы атеросклероза периферических артерий — первый шаг — записаться на консультацию к сосудистому хирургу, ангиологу, кардиологу, интервенционному радиологу. Специалисты проведут осмотр, назначат необходимые обследования и определят степень поражения сосудов.
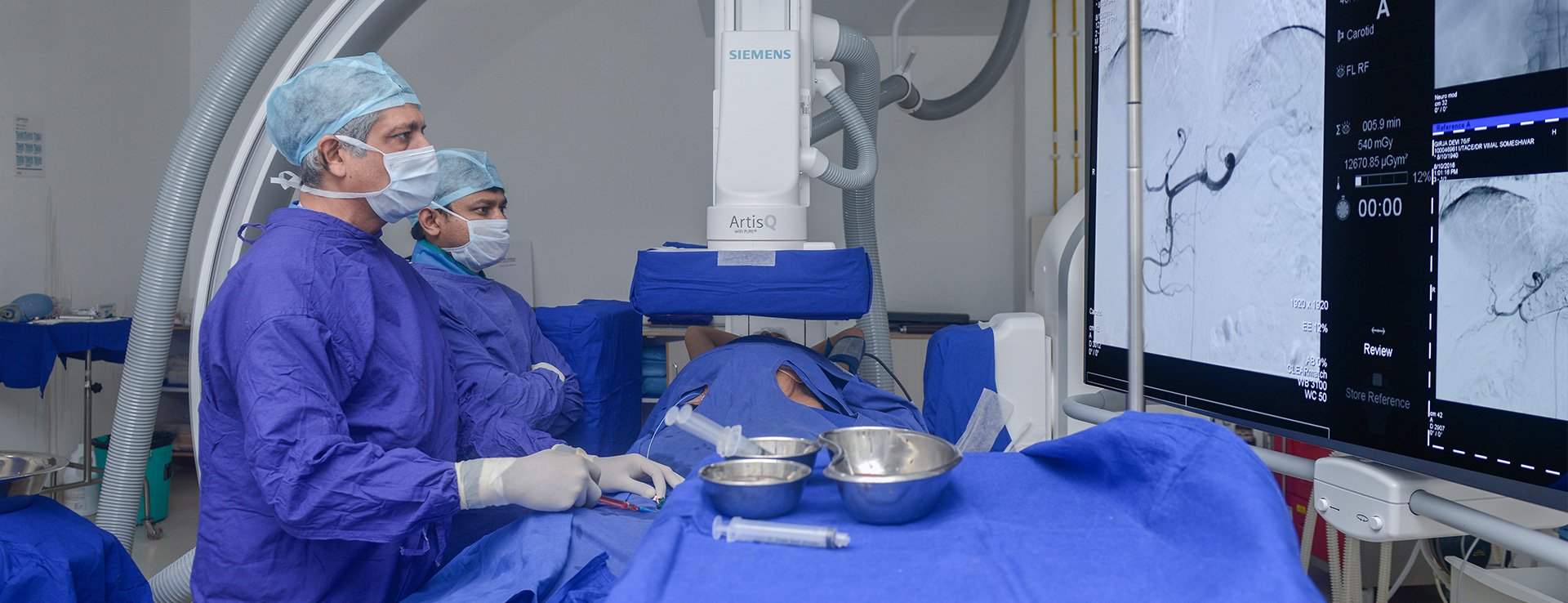
Диагностика заболевания
Чтобы подтвердить атеросклероз периферических артерий, используют несколько простых и эффективных методов:
- Осмотр и сбор анамнеза. Врач выслушает жалобы, осмотрит конечности и оценит пульс на сосудах.
- Ультразвуковое исследование (допплерография). Помогает увидеть скорость и качество кровотока в сосудах.
- Ангиография. Рентгеновское исследование сосудов с введением контрастного вещества, позволяющее точно определить место и степень сужения.
- Другие методы — МРТ или КТ-ангиография в сложных случаях.
Благодаря современным технологиям диагностика проходит быстро и безопасно.
Почему важно лечить атеросклероз периферических артерий?
Если не лечить сужение сосудов, это может привести к серьезным последствиям:
- Постоянная боль и ухудшение качества жизни.
- Прогрессирование сужения сосудов — это может вызвать критическое нарушение кровообращения.
- Язвы и некрозы кожи из-за недостаточного питания тканей.
- В самых тяжелых случаях — угроза ампутации конечностей.
- Увеличение риска сердечно-сосудистых осложнений, в частности инфарктов и инсультов.
Поэтому очень важно вовремя обратиться к врачу и начать лечение.
Какие существуют методы лечения?
Лечение атеросклероза периферических артерий зависит от степени поражения сосудов, наличия симптомов и общего состояния здоровья пациента. В современной медицине применяют различные подходы — от изменения образа жизни до высокотехнологичных вмешательств. Все они направлены на улучшение кровообращения, уменьшение симптомов и предотвращение осложнений.
Основные методы лечения:
Изменение образа жизни
Отказ от курения, контроль уровня холестерина, снижение веса, физическая активность и сбалансированное питание — это фундамент любой терапии. В легких случаях такие изменения могут существенно замедлить прогрессирование болезни.
Медикаментозное лечение
На начальных стадиях заболевания или как часть комплексной терапии пациенту назначают медикаменты, которые помогают:
- Снизить уровень холестерина в крови — обычно применяют статины, которые замедляют образование новых бляшек.
- Предотвратить образование тромбов — используют антиагреганты и антикоагулянты, которые уменьшают риск закупорки сосудов.
- Контролировать артериальное давление и уровень сахара — важно, особенно у пациентов с гипертонией или диабетом.
Такое лечение позволяет стабилизировать состояние сосудов, замедлить развитие атеросклероза и снизить риск инфаркта или инсульта. Но важно понимать: медикаменты не способны устранить уже имеющееся сужение сосудов.
Хирургические методы
В сложных или запущенных случаях может потребоваться открытое хирургическое вмешательство, в частности сосудистое шунтирование — операция, во время которой хирурги создают обходной путь для крови вокруг суженного или заблокированного участка артерии.
Такие операции постепенно уходят на второй план, ведь они связаны с более высоким риском осложнений, большей нагрузкой на организм и более длительной реабилитацией.
Вместо этого современная медицина все больше полагается на инновационные малоинвазивные методы лечения. Они позволяют восстановить кровоток без больших разрезов, с минимальным дискомфортом и быстрым возвращением к активной жизни. Именно об этих методах мы и расскажем далее.
Малоинвазивные методы лечения периферических артерий
Современные подходы к лечению атеросклероза периферических сосудов все чаще базируются на малоинвазивных процедурах. Они не требуют больших разрезов, общего наркоза или длительной госпитализации — и при этом позволяют эффективно восстановить кровоток. Вот основные методы, которые активно применяют сегодня:
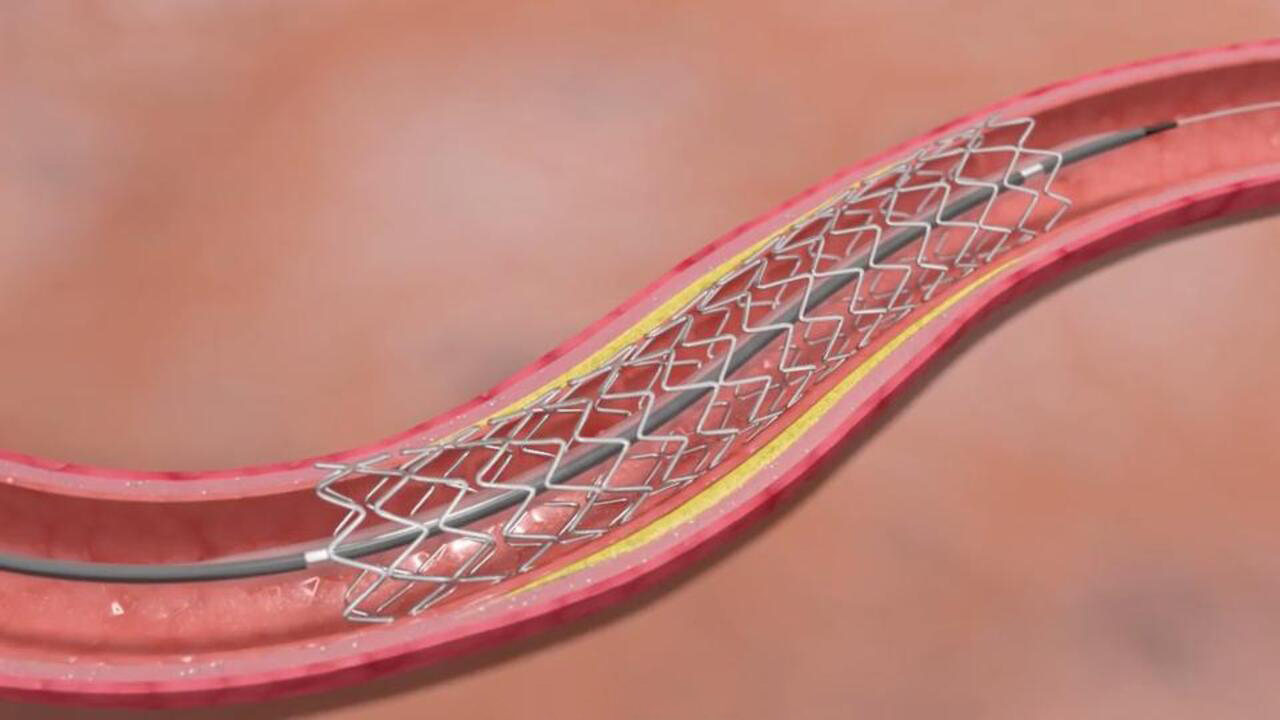
Стентирование
Это процедура, во время которой в пораженный участок артерии устанавливают металлическую сетку — стент. Она механически расширяет просвет сосуда и удерживает его открытым, улучшая кровообращение.
- Стенты изготавливают из биосовместимых материалов, которые не вызывают отторжения.
- Процедура позволяет быстро восстановить кровообращение.
- Пациенты обычно восстанавливаются очень быстро и возвращаются к обычной жизни.
Баллонная ангиопластика
Этот метод заключается во введении в суженный участок артерии тонкого катетера с баллоном на конце. Баллон раздувается и расширяет сосуд, возвращая ему нормальный диаметр.
- После процедуры просвет сосуда увеличивается без установки дополнительных имплантов.
- Часто баллонную ангиопластику применяют перед стентированием.
- Процедура длится всего 30-60 минут.
- Восстановление проходит быстро, и пациенты вскоре чувствуют облегчение.
Баллонная ангиопластика с лекарственным средством
Это усовершенствованный вариант баллонной ангиопластики. Во время процедуры баллон высвобождает специальный лекарственный препарат на стенки сосуда, что помогает уменьшить риск повторного сужения.
- Минимизирует повторное сужение сосудов.
- Восстанавливает естественный просвет артерии без имплантов.
- Обеспечивает быстрое восстановление и возвращение к привычной жизни.
Преимущества малоинвазивных методов
- Отсутствие больших разрезов. Все процедуры проводятся через маленькие проколы, что значительно снижает травматизм.
- Меньший риск осложнений по сравнению с открытыми операциями.
- Быстрое и эффективное восстановление кровообращения, что приводит к быстрому исчезновению симптомов.
- Возвращение к привычному образу жизни уже через несколько дней после процедуры.
Кто проводит малоинвазивное лечение?
Малоинвазивные процедуры — стентирование, баллонную ангиопластику — выполняют врачи-интервенционные радиологи или сосудистые хирурги, имеющие специальную подготовку по сосудистой интервенционной терапии.
В некоторых клиниках это могут быть специалисты-ангиохирурги или сосудистые хирурги, специализирующиеся на современных методах лечения без разрезов.
После процедур дальнейшее наблюдение и медикаментозное лечение ведет сосудистый врач или кардиолог.
Реабилитация после лечения периферических артерий
После проведения стентирования или баллонной ангиопластики важно соблюдать определенные рекомендации для быстрого восстановления и предотвращения повторного сужения сосудов.
Основные рекомендации:
- Прием лекарств по назначению врача. Обычно это препараты, разжижающие кровь (антикоагулянты, антитромбоцитарные средства), а также лекарства для контроля уровня холестерина и артериального давления.
- Избегать длительного стояния или сидения. Движение способствует лучшему кровообращению в конечностях.
- Регулярная физическая активность. Врач порекомендует комплекс упражнений, которые помогут улучшить работу сосудов и укрепить мышцы.
- Сбалансированное питание. Ограничение жирной, соленой и копченой пищи, отказ от курения и алкоголя способствуют сохранению сосудов в хорошем состоянии.
- Регулярные осмотры у врача. Важно контролировать состояние сосудов, чтобы вовремя заметить возможные осложнения.
Уход за ногами. Особенно если были язвы или раны — поддерживайте чистоту и влажность кожи, обращайтесь к врачу при появлении новых проблем.
Важно:
- Не прекращайте принимать лекарства без консультации с врачом.
- Не занимайтесь интенсивными физическими нагрузками без разрешения врача.
- Не переохлаждайтесь и избегайте перегрева конечностей.
- Исключите вредные привычки — курение и употребление алкоголя значительно ухудшают состояние сосудов.
Правильная реабилитация поможет сохранить результаты лечения и жизнь полноценной. Обязательно обсуждайте все вопросы с вашим врачом и следуйте рекомендациям.
Заботьтесь о здоровье ваших сосудов вместе с COR-Medical
Помните: своевременные диагностика и лечение помогают избежать серьезных осложнений и сохранить активную жизнь. Если вы хотите получать еще больше полезной и проверенной информации о здоровье сосудов, подписывайтесь на наши соцсети: Facebook и YouTube-канал.
Источники информации:
- https://pmc.ncbi.nlm.nih.gov/articles/PMC9320565/
- https://www.heart.org/en/health-topics/peripheral-artery-disease/about-peripheral-artery-disease-pad

