Хірургія, променева діагностика та хіміотерапія – три традиційні напрямки лікування раку. Наразі четвертим основним напрямком у всьому світі є інтервенційна онкологія. Її переваги – менша операційна травма та нижчий рівень ускладнень порівняно з традиційними хірургічними втручаннями. Що таке інтервенційна онкологія та в чому полягає її ефективність, а також чому вона досі не поширена в Україні, редакція журналу MEDplus запитала в одного із провідних інтервенційних онкологів країни – Святослава Балаки.

Святослав Миколайович Балака – інтервенційний онколог, кандидат медичних наук, голова Асоціації інтервенційних онкологів
- Чому методики інтервенційної онкології стали рутинними за кордоном, а в Україні все ще ні?
Причин може бути декілька:
1. По-перше, консервативність та, на жаль, необізнаність медичного суспільства. Не лише пацієнти, а й лікарі не знають не тільки про переваги, а й навіть і про саме існування таких методів діагностики та лікування.
2. Інтервенційна онкологія порівняно нова спеціальність, яка дуже динамічно розвивається у світі. В Україні поки що її місце в структурі медичної допомоги не визначено. Нещодавно методи лікування, які ми використовуємо, визначалися в українських рекомендаціях, як експериментальні. При цьому вони добре зарекомендували себе та широко використовуються і за кордоном.
3. Сам напрямок потребує сучасного дороговартісного медичного обладнання та розхідних матеріалів, що також обмежує його широке впровадження в медичну практику України.
4. На жаль, в нас не так багато інтервенційних радіологів, які б активно розвивалися у цій сфері. Інтервенційна онкологія – це напрямок, набагато ширший за ендоваскулярну хірургію. Він охоплює і інвазивну діагностику, і методи локальної деструкції пухлин, і паліативну допомогу, і, звісно, ендоваскулярні втручання. В нашій країні поки що цими методиками здебільшого займаються фахівці суміжних спеціальностей – печінкові, торакальні хірурги, травматологи та інші лікарі в окремих центрах.
Нещодавно я успішно склав іспит European Board of Interventional Radiology (EBIR) і отримав сертифікат від Європейської асоціації кардіоваскулярних та інтервенційних радіологів (CIRSE). Цей іспит призначений для оцінки клінічних і технічних знань, необхідних для проведення безпечного та ефективного лікування пацієнтів. Він не є заміною національної сертифікації лікарів, але підтверджує достатній рівень навчання та досвіду інтервенційного радіолога. За моєю інформацією, я, на жаль, поки що єдиний лікар в Україні, який має такий сертифікат.

В рамках Асоціації інтервенційних онкологів України ми намагаємося популяризувати інтервенційну радіологію, займаємося широкою просвітницькою діяльністю серед лікарів. Наразі в Україні функціонують лише поодинокі відділення, які мають відповідне обладнання для надання медичної допомоги онкологічним хворим. Одне з таких відділень ми заснували в Харкові. За допомогою грантових коштів зараз намагаємося створити подібний центр на заході нашої держави.
Але сьогоденна ситуація потребує більш радикальних змін. Потрібно працювати над законодавчими моментами, над обізнаністю лікарів та пацієнтів. Так, саме пацієнтів, щоб вони вимагали від нас надання якісної медичної допомоги. Бо є лікарні, які придбали аблятори, зробили всього пару процедур і на цьому зупинилися.
- Які методики інтервенційної онкології ви найчастіше використовуєте в практиці?
До початку війни 24 лютого 2022 року в «Центрі інтервенційної онкології» на базі Інституту медичної радіології та онкології ми виконували:
- пункційні біопсії в повному обсязі;
- надавали паліативну допомогу при асцитах та плевритах;
- встановлювали венозні та перітонеальні порт-системи;
- дренували абсцеси та рідинні скупчення органів грудної та черевної порожнин;
- допомагали хірургам в ліквідації післяопераційних ускладень;
- виконували мікрохвильову, радіочастотну та лазерну абляції;
- черезшкірно дренували та стентували жовчні протоки при їх непрохідності.
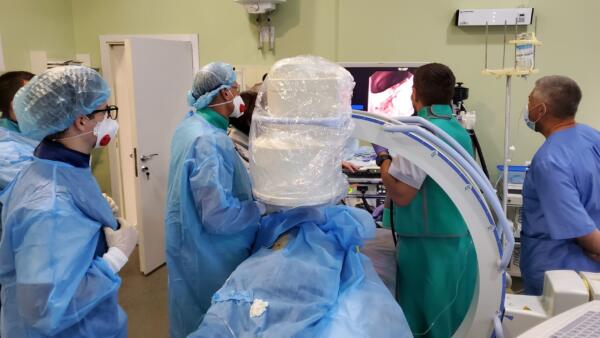
- накладали пункційні нефростоми та стентували сечоводи при іх пухлинному уражені;
- робили вертебральну аугментацію при патологічних переломах хребців;
- хімічний невроліз при розповсюджених пухлинах черевної порожнини;
- накладали черезшкірні гастростоми;
- стентували стравохід та кишківник;
- робили ендоваскулярні вртучання – трансартеріальні емболізації та хіміоемболізації тощо.
Тобто, ми не один метод візуалізації використовували, а їх комбінацію: ультразвукове наведення з рентгенологічним або КТ контролем, а подекуди – одразу декілька: УЗД, ендоскопію та рентгеноскопію.
Війна змусила частину співробітників переїхати на Західну частину України. Зараз ми працюємо в Івано-Франківську і намагаємося відновити свою роботу на повну. Для цього потрібне якісне обладнання і правильне його розташування. Крім цього, ангіограф, ендоскопічна стійка, УЗД та комп'ютерний томограф мають знаходитися в одній локації лікарні, так вони ще мають працювати “у зв’язці”.
Наразі, ми використовуємо максимальний спектр інтервенцій для надання медичної допомоги нашим пацієнтам. Звісно, є серед них найбільш улюблені. Так, наприклад, я віддаю перевагу радіочастотній абляції, ніж мікрохвильовій, бо на мою думку вона в наших реаліях більш контрольована і така ж ефективна в досвідчених руках оператора.
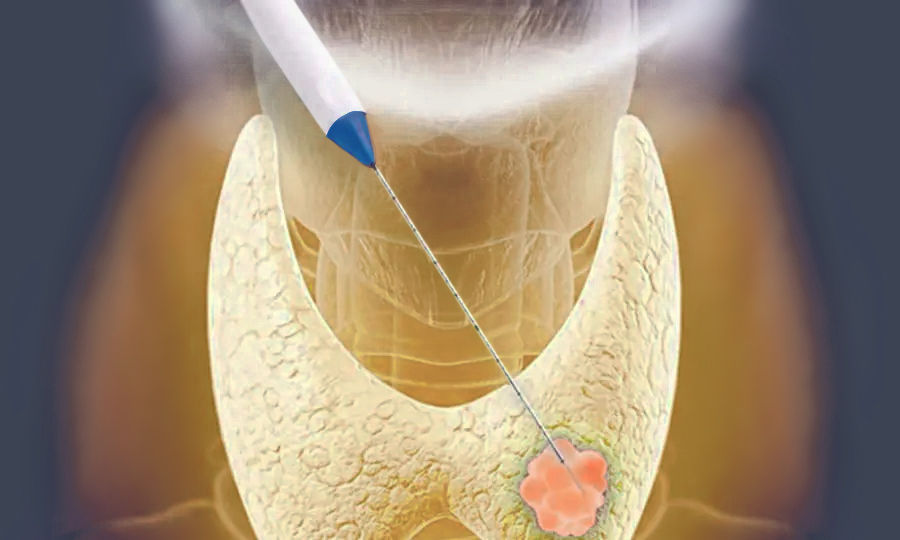
На жаль, в Україні витрати на розхідні матеріали здебільшого лягають на плечі пацієнта, тому що їх вартість не покривається Національною службою здоров'я України, а практика медичного страхування майже не розвинена в нашій країні. Інтервенційні процедури виглядають дороговартісними порівняно з хірургічними, але лише для нашої країни.

За кордоном таке лікування набагато дешевше, ніж традиційні хірургічні втручання. При цьому, малоінвазивні методики мають низку переваг: пацієнти набагато легше їх переносять та значно швидше відновлюються з меншою кількістю ускладнень. Наприклад, після радіочастотної абляції пацієнти можуть йти додому на наступний або навіть в той же день без довгого реабілітаційного періоду.
«Малоінвазивні методики мають низку переваг: пацієнти набагато легше їх переносять та значно швидше відновлюються з меншою кількістю ускладнень. Наприклад, після радіочастотної абляції пацієнти можуть йти додому на наступний або навіть в той же день без довгого реабілітаційного періоду»
- Наскільки ефективні ці методи?
Вони є дуже ефективними. Це підтверджують міжнародні рекомендації, де, наприклад, радіочастотна абляція вказана як основний метод лікування при осередках раку печінки невеликого розміру.
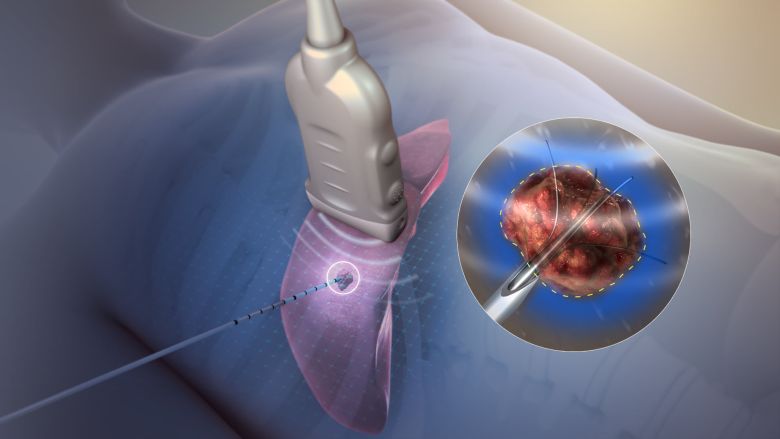
Наразі вже існує багато досліджень, які підкреслюють ефективність абляції на рівні хірургічних втручань. А подекуди вони мають перевагу у зв’язку з їх більшою безпечністю та меншою травматичністю, тому показані пацієнтам з важкою супутньою патологією. Безумовно, потрібно зберігати баланс при виборі методу. В деяких випадках краще зробити операцію, а іноді – в комбінації з інтервенціями. Бо ми можемо як діагностувати та лікувати злоякісні пухлини, так і підготувати пацієнта до хірургічного етапу.

Ми маємо найбільший в Україні досвід проведення радіочастотних абляцій. Це понад тисячу знешкоджених злоякісних пухлин та їх метастазів. Найчастіше ми проводимо абляцію пухлин та метастазів в печінці. Також допомагаємо при ураженні легень, нирок, щитоподібної залози, органів малого таза, заочеревинного простору тощо.
Ефективність процедури можна оцінити одразу на комп’ютерному томографі. Але знищення пухлини не гарантує повного одужання, тому що можуть бути мікроскопічні метастази, які ми не можемо побачити за допомогою звичайних методів діагностики. Однак перевага абляції перед резекційними методами лікування в тому, що її можна виконувати багато разів, тому нові метастази можуть бути також знищені.
«Міжнародні рекомендації підтверджують, що радіочастотна абляція вказана як основний метод лікування при осередках раку печінки невеликого розміру»
- Який випадок із практики вам найбільше запам'ятався?
Пам'ятаю історії практично кожного пацієнта, але хочу розповісти про свою першу пацієнтку, яка мала рак молочної залози. На той момент жінці було 38 років. В неї був поодинокий метастаз в лімфатичному вузлі біля грудини. Зазвичай такі випадки не оперують, бо це великий об'єм втручання з резекцією ребер при біологічно несприятливій пухлині. У нас тоді щойно з’явилася можливість робити абляцію і я запропонував їй цей метод. Це було на початку квітня 2016 року. Пройшло вже 7 років і на сьогодні жодних ознак повернення хвороби немає. Звісно, вона проходила і хіміотерапію, але цей приклад демонструє, що методи інтервенційної онкології дійсно працюють.
Ще у 2017 році в мене був пацієнт з четвертою стадією раку. Він потрапив до нас за рік після хірургічного видалення первинною пухлини та численних курсів хіміо- та таргетної терапії. На момент звернення у нього вже було 11 метастазів. Протягом кількох років я робив йому абляцію пухлин в печінці, в легенях. У зв'язку з війною він виїхав до Мексики й зараз продовжує лікування там. Каже, що за прогнозами лікарів він не мав прожити стільки років.
- Ви плануєте створити онкологічний хаб. Розкажіть детальніше про його цілі та завдання?
Моя мета – це розвиток інтервенційної онкології в Україні. Чим більше лікарів будуть цим займатися, тим більше пацієнтів отримають якісну медичну допомогу. Зараз для проведення тих чи інших процедур пацієнти мають здолати більше тисячі кілометрів. Часто це – люди з четвертою стадією раку, їм це важко дається. Я дуже хочу, щоб наші пацієнти могли отримувати якісну допомогу без поїздок на протилежний кінець країни.
В ідеалі всі наявні методи лікування мають бути доступні в кожному онкологічному центрі, але така високоспеціалізована допомога досить дороговартісна і ми поки що не можемо собі це дозволити. Тому моя ідея полягає в тому, що хоча б по одному такому центру було в кожній частині країни. Наразі ми працюємо над цим в Івано-Франківську.
Зараз ми співпрацюємо з лікарями з усієї України. Пацієнти приїздять до нас отримати свій етап високоспеціалізованої допомоги, а потім повертаються додому на подальше лікування. Однак, далеко не всі знають про такі можливості в Україні, тому однозначно просвітницьку роботу потрібно проводити.

- Як на вашу думку знизити рівень захворюваності на рак в Україні?
В основі зниження захворюваності на рак звісно лежить здоровий спосіб життя з відмовою від паління, а також лікування хронічних захворювань та інші методи профілактики. А от покращення результатів лікування пов’язано зі своєчасною та якісною діагностикою. Бо, люди часто бояться раку, думають, що це вирок і тому пізно звертаються до лікаря. І наше завдання – переконати пацієнтів. Потрібно більше розповідати про сучасні методи лікування, боротися зі страхом людей, пояснювати, що рак – це не вирок, а лише хронічне захворювання, з яким можна і треба боротися.

«Рак – це не вирок, а лише хронічне захворювання, з яким можна і треба боротися»
*Матеріал статті опубліковано з дозволу редакції MEDplus.
